Стационарный блок Перинатального центра расчитан на 176 коек. На лечение принимаются беременные женщины из всех районов УР в соответствии с порядком организации медицинской помощи женщинам в период беременности, родов и послеродовый период в учреждениях здравоохранения в Удмуртской Республике, утвержденным Министерством здравоохранения УР.
Возможно посещение беременных, находящихся на обследовании и лечении в отделении патологии, и женщин, находящихся в отделении патологии новорожденных и недоношенных, ежедневно с 10 до 19 час, посещение родильниц с 16 до 19 час.
|
Сахабутдинова Елена Петровна Заместитель главного врача, курирующий вопросы гинекологии, акушерства и детства Стаж работы с 1993 г. |
Репина Ольга Владимировна Заведующая Перинатальным центром с 2023г Врач акушер-гинеколог высшей квалификационной категории Стаж работы с 2008 г. |
Заведующая отделением: Шмакова Марина Линаровна, врач высшей категории по специальности акушерство и гинекология, высшей категории по специальности ультразвуковая диагностика.
Отделение осуществляет:
- консультирование беременных группы риска на поражение плода.
- комплексное пренатальное обследование с целью с целью диагностики конкретных форм поражения плода, оценку тяжести болезни и прогноз состояния здоровья ребенка, используя плацентоцентез, биопсию хориона, кордоцентез, ультразвуковые методы исследования.
Записаться на прием можно по телефону: 8-912-010-02-39
Ультразвуковой скрининг (массовое обследование) беременных включает 3 этапа обследования:
1 этап (11-13 недель беременности + 6 дней). Цель: установление срока и характера течения беременности. Формирование групп риска по хромосомной патологии и некоторых ВПР (врожденных пороков развития) плода.
2 этап (срок беременности 18-21 недели). Цель: - детальная оценка анатомии плода, с целью обнаружения или исключения пороков развития у плода, маркеров (косвенных признаков) хромосомных болезней, ЗВУР (задержка внутриутробного развития) ранние формы, патологии плаценты.
3 этап (срок беременности 30-34 недели). Цель: выявление ВПР с поздними проявлениями, диагностика ЗВУР, оценка функционального состояния плода.
Отделение антенатальной охраны плода (ОАОП) открыто в перинатальном центре БУЗ УР «1 РКБ МЗ УР» в соответствии с порядком оказания медицинской помощи по профилю Акушерство и гинекология с 01.02.2021 г. ОАОП основано на базе отделения УЗИ, начавшего свою работу с 01.01.2004 г. В отделении ведут приём беременных женщин и гинекологических больных из всех медицинских организаций Удмуртской Республики и соседних регионов.
Обследование беременных проводится только на аппаратах УЗИ экспертного уровня, имеется возможность 3D и 4D визуализации.
За счет концентрации скрининговых исследований беременных женщин в перинатальном центре выявляемость врожденных пороков развития плода соответствует Российскому показателю. Беременные женщины с пороками развития плода направляются в медико-генетическую консультацию перинатального центра БУЗ УР «1 РКБ МЗ УР» и на пренатальный консилиум, где определяется возможность хирургического лечения и направления в Федеральные центры.
В отделении ведут приём высококвалифицированные специалисты, имеющие сертификаты на проведение скриниговых исследований, постоянно повышающие свою квалификацию на международных конференциях.
Врачи ультразвуковой диагностики:
- Газизова Гузалия Хамзаевна - врач ультразвуковой диагностики высшей квалификационной категории
- Досковская Ирина Викторовна - врач ультразвуковой диагностики высшей квалификационной категории
- Рогожина Светлана Сергеевна - врач ультразвуковой диагностики
- Пахомова Ирина Николаевна - врач ультразвуковой диагностики
Заведующая акушерским отделением патологии беременности №1: Серова Марина Владимировна - врач акушер-гинеколог высшей квалификационной категории.
В этом отделении находятся пациентки от 22 недель и до конца беременности. Здесь проходят обследование и лечение беременные с заболеваниями эндокринной, мочевыделительной, дыхательной, нервной систем, а также с осложнениями беременности и нарушением внутриутробного состояния плода тяжелой степени.
Значительное место в работе отделения отводится своевременной диагностике патологических состояний. Всем пациенткам проводится полное клинико-лабораторное и инструментальное обследование, кардиотокография плода и ультразвуковое исследование с использованием допплерометрии (исследование кровотока в сосудах матки, пуповины, сонной артерии плода). Кроме того, в отделение госпитализируют беременных, которым предстоит оперативное родоразрешение, чтобы подготовить их к операции. В отделении работает школа беременных и подготовки к родам.
Врачи отделения:
- Брюхачева Татьяна Владимировна - врач-акушер-гинеколог высшей квалификационной категории
- Захарова Екатерина Васильевна - врач-акушер-гинеколог высшей квалификационной категории
- Знаева Есения Дмитриевна - врач-акушер-гинеколог
- Калугина Наталья Сергеевна - врач-акушер-гинеколог второй квалификационной категории
- Караваева Алена Александровна - врач-акушер-гинеколог высшей квалификационной категории
- Нефедова Наталья Николаевна - врач-акушер-гинеколог
- Нуриева Эльвира Анатольевна - врач-акушер-гинеколог высшей квалификационной категории
- Петухова Наталья Михайловна - врач-акушер-гинеколог высшей квалификационной категории
- Половникова Ирина Владимировна - врач-акушер-гинеколог высшей квалификационной категории
|
Брюхачева Татьяна Владимировна Врач акушер –гинеколог высшей квалификационной категории Стаж работы с 2013 г. |
Захарова Екатерина Васильевна Врач акушер-гинеколог высшей квалификационной категории Стаж работы с 2010 г. |
Караваева Алена Александровна Врач акушер-гинеколог высшей квалификационной категории Стаж работы с 2012 г. |
|
Нефедова Наталья Николаевна Врач акушер-гинеколог Стаж работы с 2023 г. |
Нуриева Эльвира Анатольевна Врач акушер-гинеколог высшей квалификационной категории Стаж работы с 2004 г. |
Заведующая отделением:
Роженцова Марина Анатольевна. Врач акушер-гинеколог высшей категории, кандидат медицинских наук. Работает по специальности с 1998 г.
Роды проходят в индивидуальных родильных залах, оснащенных современным оборудованием для безопасных и бережных родов: аппаратами кардиомониторного наблюдения за состоянием плода, ультразвуковыми аппаратами, инфузоматами, системой подачи медицинских газов, системой климат-контроля, позволяющей поддерживать оптимальную температуру воздуха и влажность.
Отработана тактика ведения, лечения и родоразрешения при акушерской патологии. По медицинским показаниям возможно проведение любых методов обезболивания, женщине предлагается выбор метода обезболивания. Использование современных методик обезболивания способствует положительному физическому и психологическому настрою мамы. Конечно же, весь персонал владеет методикой, по которой Вас готовили к родам, и поэтому в любой момент Вам помогут, напомнят, как нужно дышать, двигаться.
В Удмуртской Республике стало больше женщин, с большим набором заболеваний, которые напрямую влияют на жизнь их будущих младенцев, требующих особого пристального наблюдения. БУЗ «Перинатальный центр МЗ УР» обеспечивает комплексное наблюдение и родоразрешение при любой патологии матери и ребенка, индивидуальный подход к каждой женщине, возможность консультаций узких специалистов центра, кафедральных работников.
Врачи отделения:
- Шиляева Татьяна Петровна - врач-акушер-гинеколог высшей квалификационной категории
- Перевозчикова Вероника Николаевна - врач-акушер-гинеколог
- Микрюкова Татьяна Владимировна - врач-акушер-гинеколог высшей квалификационной категории
- Валиев Ринат Робертович -врач-акушер-гинеколог
|
Роженцова Марина Анатольевна Заведующая родовым отделением с 2020 г. Врач акушер-гинеколог высшей квалификационной категории, владеет ультразвуковой диагностикой Стаж работы с 2003 г. |
Валиев Ринат Робертович Врач акушер-гинеколог родового отделения, аспирант 3-го года обучения кафедры акушерства и гинекологии ФПК и ПП Медицинский стаж - 5 лет |
Что нужно знать о родах беременным женщинам при поступлении в родовое отделение
Обязательно всем женщинам проводится КТГ для оценки состояния плода и вводится внутривенный катетер, так как осложнения могут развиться у любой женщины. Роды проходят в индивидуальных родовых. К женщине регулярно заходит медицинский персонал. На родах может присутствовать муж (при отсутствии карантина). При необходимости роженица может воспользоваться кнопкой экстренного вызова персонала. После родов в течении 2 часов наблюдение происходит в родовом зале.
При регулярной родовой деятельности
Вам могут предложить вскрытие плодного пузыря (амниотомию), если есть показания.
А именно:
- открытие шейки матки 7 и более см
- открытие шейки матки менее 7 см, но родовая деятельность слабая (меньше 3 схваток за 10 мин)
- появились кровянистые выделения (необходимо увидеть цвет вод, чтобы исключить отслойку плаценты)
- по КТГ признаки гипоксии плода
- плоский плодный пузырь - это когда оболочки пузыря натянуты на головке плода и пузырь не давит на шейку матки. Такой пузырь не дает прогрессировать открытию шейки матки
При сильных болезненных схватках и отсутствии динамики открытия шейки матки, при высоком артериальном давлении, при преждевременных родах врач рекомендует провести эпидуральное обезболивание. Это необходимо для того, чтобы роды прошли максимально бережно для ребенка и женщины. Условием для проведения эпидуральной анестезии в родах являются нормальное состояние плода по КТГ, светлые воды, активная родовая деятельность, отсутствие плодного пузыря.
Вас перевели на программированные роды (родовозбуждение) при наличии показаний
После снятия КТГ проводится вскрытие плодного пузыря, если родовая деятельность после этого не началась, то подключают окситоцин.
У Вас отошли самостоятельно воды, но схватки не начались
Если беременность недоношенная, то Вам предложат выжидательную тактику в условия дородового отделения (подготовка легких плода, антибиотики, контроль анализов крови, УЗИ, КТГ).
Если беременность доношенная (37 и более недель) и шейка матки к родам не готова (незрелая шейка матки), после регистрации КТГ с Вашего согласия дадут 2 таблетки мифепристона для подготовки шейки матки и госпитализируют в дородовое отделение под наблюдение. Длительности выжидательной тактики при доношенной беременности может быть до 48 часов при условии нормальных анализов крови, нормальной температуры, хорошего состояния плода. Через 18 часов выжидательной тактики будет назначен антибиотик для профилактики воспаления.
Если беременность доношенная и шейка матки готова к родам (зрелая) Вас госпитализируют в родовое отделение, где снимут КТГ. При отсутствии схваток и нормальной КТГ будет предложен окситоцин для родовозбуждения.
При угрожающих состояния для здоровья и жизни матери и ребенка может быть предложена операция кесарево сечение, вакуум-экстракция плода, ручное обследование полости матки
О необходимости проведения этих операций Вам сообщит врач акушер-гинеколог. Все операции выполняются строго при наличии медицинских показаний, о которых вас обязательно проинформируют.
Заведующая обсервационным (послеродовым) отделением : Лумпова Татьяна Александровна. Врач акушер-гинеколог высшей категории, работает по специальности с 1997 года.
Сотрудниками отделения проводится наблюдение за течением послеродового периода, осуществляется профилактика послеродовых осложнений, обучение родильниц грудному вскармливанию, уходу за собой и новорожденным.
С первых часов мамы могут проводить достаточно много времени со своим малышом. Всем пациенткам перед выпиской врачами отделения проводится ультразвуковое исследование матки. Выписка осуществляется на 3-4-е сутки после родов через естественные родовые пути или на 4-5 сутки после проведения кесарева сечения.
Телефоны отделения:
693-557 старшая акушерка
693-556 ординаторская
693-558 зав. отделением
Врачи отделения:
- Абрамова Галина Михайловна - врач-акушер-гинеколог высшей квалификационной категории
- Байсарова Ольга Викторовна - врач-акушер-гинеколог высшей квалификационной категории
- Дубинина Людмила Николаевна - врач-акушер-гинеколог высшей квалификационной категории
|
Лумпова Татьяна Александровна Заведующая акушерским обсервационным отделением Врач акушер-гинеколог высшей квалификационной категории Стаж работы с 1997 г. |
Абрамова Галина Михайловна Врач акушер-гинеколог высшей квалификационной категории, Стаж работы с 2005 г. |
Заведующая отделением: Жевлакова Наталья Александровна - врач-неонатолог высшей квалификационной категории.
В отделении новорожденных организовано совместное пребывание матерей и новорожденных с первых дней жизни, где мы оказываем поддержку грудному вскармливанию, важному с первых часов жизни ребенка, обучаем мам навыкам ухода за малышом. Ухаживать за Вашим малышом Вам помогут наши заботливые и опытные медицинские сестры, а наблюдать за ним ежедневно будут квалифицированные неонатологи.
Врач-неонатолог - первый врач в жизни ребенка ("нео" по-гречески означает новый, а "натос" - относящийся к рождению). Этот доктор "встречает" появившегося на свет маленького человека, берет его на руки, прикладывает к груди матери, наблюдает за ним в первые часы, дни, недели. Врач- неонатолог присутствует на каждых родах и готов всегда прийти на помощь ослабленному или недоношенному малышу. Для этого в отделении новорожденных имеется все необходимое. После стабилизации состояния ребенка у Вас будет возможность находится в одной палате с ребенком.
Перед выпиской мы подробно расскажем Вам как ухаживать за новорожденным дома, наши опытные неонатологи ответят на все Ваши вопросы.
Если Вы ждете малыша, знайте, что его ждете не только Вы!
Его ждут в отделении новорожденных, потому что здесь работают люди, которые любят свою профессию.
Врачи отделения:
- Беляева Татьяна Вячеславовна - врач-неонатолог высшей категории
- Борисова Ирина Геннадьевна - врач-неонатолог первой квалификационной категории
- Михайлова Татьяна Владимировна - врач-акушер-гинеколог первой квалификационной категории
- Смирнова Ольга Святославовна - врач-акушер-гинеколог первой квалификационной категории
- Филиппова Людмила Григорьевна - врач-неонатолог высшей квалификационной категории
- Щинова Ирина Николаевна - врач-акушер-гинеколог высшей квалификационной категории
Заведующая отделением: Куклина Ольга Петровна - врач анестезиолог-реаниматолог высшей квалификационной категории.
Отделение состоит из двух блоков: 1 и 2 этапа выхаживания.
Оказывается высококвалифицированная реанимационная помошь на всех этапах выхаживания и лечения детей.
Диагностические и лечебные технологии соответствуют стандартам ВОЗ (Всемирной Организация Здравоохранения).
В отделении адаптируют протоколы Российской организации специалистов перинатальной медицины по ведению новорожденных детей.
Большой штат опытных медицинских сестер, позволяет обеспечить индивидуальный уход за новорожденным.
Индивидуальные реанимационные боксы оборудованы аппаратами экспертных классов для поддержания всех жизненных функций организма.
Все необходимые лабораторно–диагностические мероприятия выполняются круглосуточно, включая ультразвуковые и рентгенологические исследования.
В лечении каждого ребенка принимает участие заведующий отделением, лечащий врач, медицинская сестра. Проводятся дополнительно консультации узких специалистов (окулист, невролог, кардиолог и др.), так часто, как это необходимо. Тесно сотрудничаем с клиническими кафедрами ИГМА.
Врачи отделения:
- Ситников Владимир Игоревич - врач-анестезиолог-реаниматолог высшей квалификационной категории
- Селина Наталья Алексеевна - врач-анестезиолог-реаниматолог высшей квалификационной категории
- Русских Константин Афанасьевич - врач-ультразвуковой диагностики
- Лопарева Эллина Евгеньевна - врач-анестезиолог-реаниматолог
- Загайнова Алиса Эриковна - врач-анестезиолог-реаниматолог первой квалификационной категории
- Бушмакин Сергей Павлович - врач-анестезиолог-реаниматолог второй квалификационной категории
- Столяренко Анастасия Павловна - врач-стажер
ПОСЕЩЕНИЕ ПАЦИЕНТОВ
Родственники первой линии могут навещать пациентов в соответствии с графиком посещений: ежедневно с 14-00 до 16-00 час.
УБЕДИТЕЛЬНАЯ ПРОСЬБА!
Навещать пациентов только здоровыми, без признаков катаральных симптомов, повышения температуры, кишечных расстройств и других симптомов заболеваний.
Заведующая отделением: Соловьева Дарья Вячеславовна, врач-неонатолог высшей категории.
Кадровый состав: врачи-неонатологи, врач-невролог, офтальмолог, врач-УЗИ, врач-ФД, процедурные и палатные мед.сёстры, младший мед.персонал.
Отделение патологии новорожденных и недоношенных - замыкающее отделение оказания уровневой медицинской помощи новорожденным в БУЗ "ПЦ МЗ УР".
Цель - оказание специализированой и высокотехнологичнной мед. помощи и реабилитационной помощи в позднем неонатальном периоде.
Отделение патологии новорожденных и недоношенных (2 этап выхаживания) - это отличительная особенность Перинатального Центра от родильного дома.
Задачи отделения:
- оказание высококвалифицированной неонатальной медпомощи новорожденным и недоношенным детям, в том числе с ЭНМТ и ОНМТ.
- продолжение терапевтических и проведение ранних реабилитационных мероприятий новорожденным и недоношенным детям после завершения комплекса реанимационного лечения.
- проведение санитарно-просветительской работы с матерями и родственниками новорожденных и оказание им эмоциональной поддержки.
Телефон отделения 693-571
Врачи отделения:
- Михеева Елена Михайловна - врач-неонатолог
- Малышева Елена Вячеславовна - врач-неонатолог
Заведующий отделением: Селезнев Александр Николаевич, врач анестезиолог-реаниматолог высшей квалификационной категории. Работает в должности с 2000 г.
Отделение укомплектовано сертифицированными специалистами: врачами анастезиологами-реаниматологами, медицинскими сёстрами-анастезистами, в совершенстве владеющими знаниями и практическими навыками в оказании высококвалифицированной медицинской помощи.
Отделение анастезиологии и реанимации в круглосуточном режиме обеспечивает работу 2 операционных, 5 малых операционных и 6 родильных залов, ежегодно проводится около 4 тысяч анестезиологических пособий. Круглосуточно принимают пациенток 7 коек, на которых получают высококвалифицированную медицинскую помощь до 2 тысяч женщин. Это женщины после операции с тяжёлыми осложнениями беременности и родов и т.д.
В отделении анестезиологии и реанимации есть всё необходимое оборудование и современные препараты для оказания эффективной помощи пациенткам в один из самых ответственных моментов их жизни: операционные и палаты реанимации оснащены современной наркозно-дыхательной и контрольно-диагностической аппаратурой. Имеются наркозно-дыхательные аппараты: "Saturn EVO", "Falcon", "Vela", "Nellcor Puritan Bennett", "Inspiration LS". Для периоперационного мониторинга во всех операционных и палатах используются системы "Nihon Kohden", позволяющие проводить измерения неинвазивного АД, пульсоксиметрии, капнометрии, ЭКГ, термометрии. Используются современные шприцевые дозаторы. В палатах интенсивной терапии - централизованная подача кислорода, современные мобильные кровати, все палаты снабжены кнопкой вызова персонала.
Более 95% операций кесарева сечения проводится под спинальной анестезией (минимальное воздействие на плод и организм матери, сохранение сознания во время операции)
Многие женщины боятся столкнуться с такой проблемой, как боль во время родов. Многие ищут любые пути, чтобы роды прошли без боли. В отделении широко применяются высокоэффективные, а, главное, безопасные методы обезболивания родов (эпидуральная аналгезия, конбинированная спинально-эпидуральная аналгезия, низкодозная спинальная аналгезия) с использованием самых современных анестетиков.
Врачи отделения:
- Бекмачев Вадим Вячеславович - врач-анестезиолог-реаниматолог второй квалификационной категории
- Беляев Дмитрий Владимирович - врач-анестезиолог-реаниматолог второй квалификационной категории
- Киршина Наталья Александровна - врач-анестезиолог-реаниматолог высшей квалификационной категории
- Кокшарова Наталья Анатольевна - врач-анестезиолог-реаниматолог высшей квалификационной категории
- Парусова Татьяна Вениаминовна - врач-анестезиолог-реаниматолог высшей квалификационной категории
- Малькина Ольга Ивановна - врач-анестезиолог-реаниматолог первой квалификационной категории
ПОСЕЩЕНИЕ ПАЦИЕНТОВ
Родственники первой линии могут навещать пациентов в соответствии с графиком посещений: ежедневно с 16-00 до 18-00 час.
УБЕДИТЕЛЬНАЯ ПРОСЬБА!
Навещать пациентов только здоровыми, без признаков катаральных симптомов, повышения температуры, кишечных расстройств и других симптомов заболеваний.
Уважаемые пациенты!
Мы в прежнем режиме принимаем пациентов гинекологического и урологического профиля. Запись по интернету и по телефону регистратуры.
Расписание работы врачей Центра ЭКО и репродукции ПЦ:
Перинатальный Центр (5 этаж): с 8-00 до 15-06 час
Прием пациентов осуществляется как по полису ОМС, так и на альтернативной основе (личные или иные средства после заключения договора и оплаты) по предварительной записи.
По полису ОМС прием осуществляется по предварительной записи при наличии направления с места медицинского обслуживания (женская консультация, РБ). При себе необходимо иметь: полис ОМС, паспорт, СНИЛС, а также по возможности - имеющиеся заключения и результаты исследований.
Телефон регистратуры: 8 (3412) 693-511 (Центр ЭКО и репродукции ПЦ)
Напоминаем! Записаться на прием к врачу-специалисту можно через интернет в женской консультации по месту медицинского обслуживания (запись осуществляет лечащий врач из кабинета на приеме).
Если у Вас есть направление от врача по месту медицинского обслуживания и врач не записал Вас через интернет, то Вам необходимо самостоятельно позвонить по телефону в регистратуру и записаться (при себе иметь направление, квоту, паспорт, полис ОМС).
Просим приезжать за 20 минут до назначенного времени приема. Предварительная запись позволяет избежать скопления пациентов в холлах и коридорах.
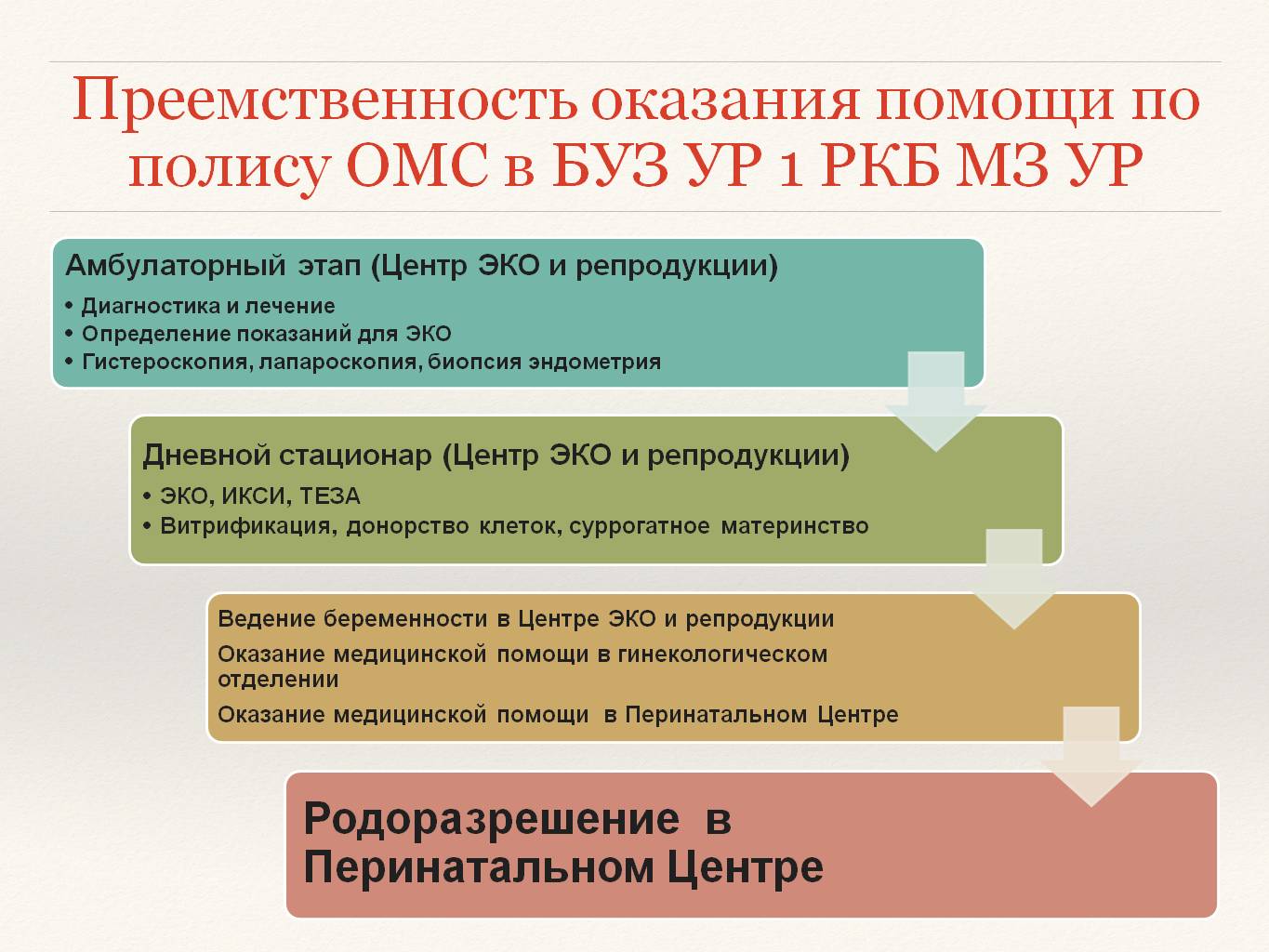
Центр ЭКО и репродукции ПЦ осуществляет следующие функции:
- консультативно-диагностическая, лечебная и реабилитационная помощь женщинам и мужчинам с нарушением репродуктивной функции на основе использования современных профилактических и лечебно-диагностических технологий, в том числе в условиях дневного стационара;
- сохранение и восстановление репродуктивной функции с использованием современных медицинских технологий (вспомогательные репродуктивные технологии - ЭКО, ИКСИ, ТЕЗА, ВСПОМОГАТЕЛЬНЫЙ ХЕТЧИНГ, криоконсервация ооцитов, сперматозоидов, эмбрионов);
- обеспечение доступности специализированной медицинской помощи пациентам с нарушением репродуктивной функции с применением методов вспомогательных репродуктивных технологий;
- диагностика и лечение различных форм бесплодия по новейшим индивидуальным методикам;
- ультразвуковая диагностика мочеполовой сферы у женщин и мужчин;
- диагностика и лечение нарушений мужской половой функции.
Мы работаем на самом современном медицинском оборудовании и нашим пациентам предлагаются самые современные решения диагностики и лечения заболеваний. Индивидуальный подход к каждому пациенту, чуткость и внимательность персонала располагает к дальнейшему посещению клиники.
Гордость центра ЭКО и Репродукции - наши специалисты:
|
Адылева Елена Владимировна заведующая Центром ЭКО и Р, Сфера интересов - ВРТ, патология шейки матки, ведение беременных после ЭКО. |
Никитина Елена Николаевна старшая медицинская сестра |
Сабитов Марат Рашидович врач акушер-гинеколог Центра ЭКО и Р высшей квалификационной категории, врач ультразвуковой диагностики, специалист по вспомогательным репродуктивным технологиям, стаж - 29 лет. Сфера интересов - ВРТ, использование физиолечения при заболеваниях матки и придатков. |
|
Бакшаева Анна Николаевна врач акушер-гинеколог Центра ЭКО и Р, врач ультразвуковой диагностики, Сфера интересов - ВРТ, гинекологическая эндокринология. |
Костромитина Екатерина Валериевна врач клинической лабораторной диагностики второй квалификационной категории, биолог, эмбриолог, |
Горева Татьяна Александровна врач-акушер-гинеколог второй квалификационной категории |
Одно из преимуществ, выигрышно отличающее наш Центр - это состав нашего медицинского коллектива. Врачи продумано и четко организуют диагностику и лечение, что в итоге значительно экономит время и деньги пациентов.
Доктор старается понять все аспекты - от финансовых возможностей пациента, специфики его заболевания до срочности решения медицинских проблем. Мы делаем все, чтобы человек, обратившийся к нам, чувствовал себя комфортно.
Наши врачи постоянно повышают свою профессиональную подготовку по специальности в различных ведущих институтах, клиниках Российской Федерации, ближнего и дальнего зарубежья. Активно принимают участие в работе РАРЧ (Российской ассоциации репродукции человека), РОАГ (российского общества акушерства и гинекологии) и являются его членами, выступают с докладами на региональных, всероссийских и международных конференциях и форумах.
КАЛЕНДАРЬ ЦЕНТРА - НАШИ ДОСТИЖЕНИЯ
МАЙ 2013 - открытие Центра
ИЮНЬ 2013 - первое ЭКО
ИЮЛЬ 2013 - первая беременность после ЭКО, первая процедура витрификации эмбрионов
ОКТЯБРЬ 2013 - первое ИКСИ
ДЕКАБРЬ 2013 - первая беременность после ИКСИ
МАРТ 2014 - родился первый ребенок после ЭКО
МАЙ 2014 - начало работы по лечению патологии шейки матки с помощью радиоволновой терапии
ИЮНЬ 2014 - первая процедура TEZA (биопсия яичка) при мужском бесплодии
ИЮЛЬ 2014 - первая беременность после переноса размороженного эмбриона
АВГУСТ 2014 - родился первый ребенок после ИКСИ
НОЯБРЬ 2014 - первая беременность после переноса размороженного донорского эмбриона
ЯНВАРЬ 2015 - ведение беременности у суррогатных матерей, начало программы по выявлению врожденной патологии свертывающей системы крови у женщин с бесплодием и невынашиванием беременности
ФЕВРАЛЬ 2015 - первая процедура ХЕТЧИНГА
МАРТ 2015 - родился первый ребенок после переноса размороженного эмбриона
АВГУСТ 2015 - родился первый ребенок после переноса размороженного донорского эмбриона
ОКТЯБРЬ 2015 - начало использования акушерских серкляжных пессариев
ЯНВАРЬ 2016 - роды после ведения беременности с использованием акушерских серкляжных пессариев
ЯНВАРЬ 2016 - лечение миомы матки методом ЭМБОЛИЗАЦИИ МАТОЧНЫХ АРТЕРИЙ
МАЙ 2016 - первая беременность после размораживания яйцеклеток и получения тестикулярных сперматозоидов (TEZA)
СЕНТЯБРЬ 2016 - первая беременность после дозревания яйцеклеток IVF и отсроченного оплодотворения методом ИКСИ
НОЯБРЬ 2016 - начало создания банка спермы и банка ооцитов. Положительные результаты (4 беременности) при использовании материала из собственного банка спермы и ооцитов
ДЕКАБРЬ 2016 - первая многоплодная беременность после программы ЭКО (перенос одного эмбриона) с использованием донорских ооцитов, гомологичной спермы и суррогатного материнства
ЯНВАРЬ 2017 - первые роды у суррогатной мамы при использовании программы по полису ОМС
ЯНВАРЬ 2018 - проведение вспомогательного ХЕТЧИНГА
ИЮНЬ 2021 - ОБНОВЛЕНИЕ ЭМБРИОЛОГИЧЕСКОГО ОБОРУДОВАНИЯ. Переход на культивирование в инкубаторах нового поколения, что позволяет снизить влияние факторов окружающей среды на микроклимат клетки и эмбрионов
Описание процедуры ЭКО
Индукция суперовуляции, включая мониторинг фолликулогенеза и развития эндометрия.
Суперовуляцией называется созревание сразу нескольких яйцеклеток в одном менструальном цикле, тогда как при обычной овуляции у женщины каждый месяц созревает только одна-две яйцеклетки. В программе ЭКО необходимо получить несколько яйцеклеток, потому что некоторые яйцеклетки могут не оплдотовориться, а полученные эмбрионы - остановиться в развитии. В программе ЭКО для стимуляции и контроля суперовуляции используют гормональные препараты.
Препараты, используемые в программах ВРТ.
Препараты для стимуляции яичников: Человеческие менопаузальные гонадотропины (ЧМГ) (менопур, хумог), содержащие ФСГ и ЛГ по 75 ЕД в ампуле; Рекомбинантный фолликулостимулирующий гормон (рФСГ) (гонал-Ф, пурегон, фоллитроп), содержащий только очищенный ФСГ; Рекомбинантный лютеинизирующий гормон (рЛГ) (луверис); Хорионический гонадотропин человека (ХГЧ) (хорагон, прегнил, овитрель) – препараты для финального созревания яйцеклеток Кломифен цитрат (клостилбегит) Кломифен цитрат выпускается в виде таблеток, а остальные препараты – в виде инъекционных лекарственных форм, которые вводятся под кожу живота (гонал-Ф, пурегон, фоллитроп, овитрель, луверис) или внутримышечно ( менопур, хумог, хорагон, прегнил).
Препараты для предотвращения преждевременной овуляции.
ГнРГ агонисты (диферелин, бусерелин, золадекс, люкрин-депо)ГнРГ антагонисты (оргалутран, цетротид)Для стимуляции роста фолликулов используют кломифен цитрат, человеческий менопаузальный гонадотропин (ЧМГ), фолликулостимулирующий гормон (ФСГ), рекомбинантный ФСГ и ЛГ, и хорионический гонадотропин человека (ХГЧ).Для предотвращения преждевременной овуляции в схемы стимуляции овуляции включают дополнительно агонисты гонадотропин-рилизинг гормона (ГнРГ) или антагонисты ГнРГ. В случае преждевременной овуляции яйцеклетки попадают из яичника в брюшную полость, и их извлечение оттуда практически невозможно.Вид стимулирующего препарата и его дозировка подбираются для каждой пациентки индивидуально в зависимости от возраста, резерва яичников, индекса массы тела и эффективности предыдущих схем стимуляции. В первой программе ЭКО обычно назначается рФСГ в дозе 150 МЕ (международных единиц) со 2-3 дня менструального цикла ежедневно пациентам моложе 35 лет, 225 МЕ - пациенткам старше 35 лет и 100 МЕ - пациенткам с СПКЯ или высоким риском развития синдрома гиперстимуляции яичников (СГЯ).Чаще всего стимуляция созревания фолликулов продолжается от восьми до двенадцати дней. Кломифен цитрат имеет более слабое действие по сравнению гонадотропинами, поэтому в программах ВРТприменяется в комбинации с другими препаратами ЧМГ или рФСГ.Препараты человеческого менопаузального гонадотропина (ЧМГ) получают из мочи женщин, находящихся в менопаузе, а рекомбинантные препараты ФСГ и ЛГ синтезируют биотехнологическими методами. Важнейшим моментом при проведении программы ЭКО является регулярный контроль роста фолликулов для своевременного перехода к следующему этапу программы. Первый ультразвуковой мониторинг роста фолликулов проводится через 4-6 дней стимуляции, далее для оценки созревания фолликулов и состояния эндометрия ТВУЗИ проводят каждые 2-3 дня. По результатам ТВУЗИ врач может изменить количество вводимых препаратов. С помощью ультразвукового исследования врач определяет, когда фолликулы «готовы» к пункции. Зрелые фолликулы имеют диаметр 16-20 мм. Введение чХГ, заменяющее выброс собственного ЛГ, производится для запуска окончательного созревания яйцеклеток, когда по меньшей мере 2 или 3 фолликула достигают среднего диаметра 16-18 мм по данным ТВУЗИ. Во время ультразвукового исследования также обязательно оценивается толщина и структура эндометрия. К моменту назначения пункции в идеале эндометрий должен быть не менее 8мм.>Введение чХГ позволяет контролировать точное время овуляции – обычно она происходит через 36-40 часов после инъекции. Пункция яичников проводится до того, как произойдет овуляция, через 34-36 часов после инъекции чХГ. Для предотвращения спонтанной овуляции до забора яйцеклеток осуществляется угнетение секреции собственных гонадотропинов агонистами (длинный или короткий протокол) или антагонистами ГнРГ, так как если произойдет спонтанная овуляция, программу ЭКО придется прервать из-за невозможности извлечения яйцеклеток для оплодотворения в лаборатории.
Мероприятия, способствующие повышению шансов на успех в данном лечебном цикле ЭКО:
Для женщин:
- Избегайте приема лекарственных препаратов, не прописанных врачом.
- Исключите курение и прием алкоголя.
- Максимально ограничьте прием кофе и кофеинсодержащих напитков.
- Избегайте во время цикла ЭКО изменений в пищевом рационе и диет с целью похудания.
- Воздержитесь от половых контактов на 3 или 4 дня до пункции фолликулов вплоть до последующего переноса эмбрионов.
- Обычная физическая нагрузка, как и занятия физическими упражнениями не противопоказаны до тех пор, пока увеличенные в результате лечения яичники не будут создавать определенный дискомфорт.
- Избегайте горячих ванн, посещения бань и саун.
Для мужчин:
- Повышенная температура тела свыше 380 С за 1 или 2 месяца до процедуры ЭКО могут отрицательно влиять на качество спермы; если Вы больны, измерьте температуру тела и сообщите о любом ее повышении.
- Не рекомендуется посещение бань и саун, так как повышенная температура может неблагоприятно влиять на качество спермы. Воздержитесь от их посещения, по крайней мере, в течение 3 месяцев до предполагаемого начала лечения.
- Лекарства, алкоголь и курение должны быть исключены до начала лечения.
- Если у Вас имеется генитальная герпетическая инфекция, Вы должны сообщить о появлении предшествующих заболеванию симптомов (общее недомогание, общая слабость, немотивированная усталость), острых проявлениях заболевания или заживающих герпетических поражениях. Независимо от того, мужчина или женщина страдают герпесом, любая из указанных стадий герпетической инфекции потребует немедленного прекращения лечения ЭКО/ИКСИ.
- Не начинайте каких-либо новых спортивных занятий или занятий, связанных с тяжелыми физическими нагрузками в течение 3-х месяцев, предшествующих началу ЭКО/ИКСИ. Если Вы занимаетесь бегом, постарайтесь перейти на ходьбу без перегрузок.
- Воздержитесь от ношения тесного нижнего белья.
- Воздержитесь от половых контактов, по крайней мере, 3 дня, но не более 7 дней до сбора спермы (перед пункцией фолликулов) и во время лечения.
Что входит в программу ЭКО по ОМС
НОРМАТИВНЫЕ ДОКУМЕНТЫ
Направление женщин на процедуру экстракорпорального оплодотворения за счет средств ОМС в Удмуртской Республике осуществляется в соответствии с:
- приказом Министерства здравоохранения Российской Федерации от 30.07.2020г. №803н "О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению";
- клиническими рекомендациями "Женское бесплодие, 2021";
- Распоряжением Министерства здравоохранения Удмуртской Республики от 22.03.22г. №0369 "Об организации проведения процедуры экстракорпорального оплодотворения за счет средств обязательного медицинского страхования в Удмуртской Республике".
Базовая программа ЭКО по ОМС включает широкий комплекс процедур, консультации врача, широкий перечень медицинских препаратов, в частности:
- первичную консультацию специалистов;
- стимуляцию овуляции, включая лекарственные средства;
- фолликулометрию (УЗИ) с повторными консультациями специалистов;
- пункцию фолликулов для забора яйцеклеток с обезболиванием;
- пункцию яичка для получения сперматозоидов (по показаниям при мужском изолированном бесплодии);
- культивирование эмбрионов, при необходимости по показаниям выполняют ИКСИ (интрацитоплазматическая инъекция сперматозоида в яйцеклетку);
- перенос эмбрионов в полость матки;
- криоконсервация оставшихся эмбрионов;
- вспомогательный хетчинг;
- медикаментозная поддержка после переноса эмбриона;
- диагностика беременности - кровь на ХГЧ однократно и УЗИ матки и придатков однократно;
- консультация специалиста репродуктолога до 12 недель беременности.
Что НЕ ВХОДИТ в программу ОМС:
- хранение эмбрионов;
- НВА тест;
- ПИКСИ;
- сперма донора;
- ооциты донора;
- суррогатное материнство.
С собой необходимо иметь:
- Направление МЗ УР или другого региона на проведение программы ЭКО по ОМС.
- Паспорт.
- Полис ОМС действующий.
- Выписка из амбулаторной карты.
- Для проведения переноса криоконсервированного ранее эмбриона - заключение репродуктолога.
- Анализы согласно ПАМЯТКЕ (скачать).
Данные исследования должны быть заверены оригинальным штампом и печатью медицинской организации.
При наличии в анамнезе инфекционных заболеваний, необходимо предоставить оригинал заключения инфекциониста, заверенный печатью государственной профильной медицинской организации, о возможности лечения методом ЭКО.
ПРИ ОТСУТСТВИИ ВЫШЕУКАЗАННЫХ АНАЛИЗОВ, ПРОВЕДЕНИЕ ПРОГРАММЫ ЭКО ПО ПОЛИСУ ОМС ОТКЛАДЫВАЕТСЯ, ПАЦИЕНТКЕ БУДЕТ РЕКОМЕНДОВАНО ОБРАТИТЬСЯ ПО МЕСТУ МЕДИЦИНСКОГО ОБСЛУЖИВАНИЯ ДЛЯ ПОЛНОГО КЛИНИКО-ЛАБОРАТОРНОГО ОБСЛЕДОВАНИЯ
На этапе подготовки и в процессе проведения программы ЭКО может возникнуть ряд ситуаций, в которых потребуется дополнительное обследование и лечебные манипуляции, не предусмотренные в протоколе бюджетного финансирования. Эти обследования и манипуляции могут быть выполнены по месту медицинского обслуживания или за счет личных средств супружеской пары.
- Прием ведется специалистами высокой квалификации, обладающими необходимыми специальными знаниями в данной области с 8-00 до 15-00 час.
- Приема в выходные и праздничные дни нет.
- Пациент может записаться на прием к специалисту, которого для себя выбрал. Запись на консультацию осуществляется по телефону (3412) 693-511 или по системе электронной записи врачом акушером-гинекологом по месту медицинского обслуживания.
- Пациентка должна приехать на консультацию с документами из МЗ УР для определения вида программы и сроков проведения процедуры ЭКО.
- Если день менструального цикла, необходимый для явки выпадает на выходные или праздничные дни, консультация проводится заранее.
- Больничный лист выдается только супруге и открывается со дня оформления истории болезни (вступления в Программу ЭКО).
- На дополнительное обследование перед программой ЭКО Центр больничный лист не выдает, в этом случае больничный лист открывается и закрывается по месту жительства.
Акция "ПОДАРИ МНЕ ЖИЗНЬ"
В Удмуртской республике с 9 по 15 июля прошла акция «Подари мне жизнь»
Цель акции – сохранить жизнь детям, чьи матери решили прервать беременность. Аборт является социальной проблемой, и в тоже время проблемой личной. Миллионы женщин принимали решение в пользу аборта и миллионы будут ещё стоять перед выбором.
В России аборты занимают ведущее место в структуре причин гинекологических заболеваний у женщин и репродуктивных потерь.
Осложнения абортов.
Во-первых, психологическая травма после аборта может остаться на всю жизнь. Во – вторых, аборт никогда не обходиться без последствий. В дальнейшем он может привести к множеству заболеваний половой и эндокринной системы. Частое последствие аборта во время первой беременности – бесплодие. Более того, основной процент бесплодных взрослых женщин – это те самые девочки, которые в юности делали аборты. Организм женщины не прощает такого вмешательства в его «святая святых». Дело в том, что во время беременности, в первые же её дни, даже часы, идёт мощная гормональная перестройка организма, который готов к вынашиванию ребёнка. И когда этот процесс прерывается, последствия могут быть плачевными… Поэтому нужно хорошо подумать, прежде чем обратиться к врачу для прерывания беременности.
Лучшей профилактикой последствий аборта является профилактика нежелательной беременности.
Проблему «аборт» можно избежать, применяя современные методы контрацепции! Контрацепция делает интимную жизнь более гармоничной, устраняет ненужные волнения и ожидания. Все методы контрацепции оцениваются с точки зрения высокой или низкой защиты от беременности.
К методам с высокой защитой относится гормональная контрацепция.
Современные гормональные препараты содержат низкие дозы гормонов, и побочные эффекты возникают крайне редко. При правильном применении противозачаточных таблеток эффективность метода составляет почти 100 %. А это значит, что, пока Вы принимаете препарат, нежелательная беременность не наступит.
В состав гормональных противозачаточных таблеток входят аналоги женских половых гормонов, которые обеспечивают надежный контрацептивный эффект: препятствуют выходу яйцеклетки из яичника, не происходит разжижение слизи в шейке матки (сперматозоиды не могут проникнуть в полость матки), не происходит достаточного восстановления слизистой оболочки матки, поэтому прикрепление оплодотворенной яйцеклетки становится невозможным.
Способ контрацепции должен подбирать только врач, с учетом индивидуальных желаний и особенностей здоровья, сексуальной активности, возраста женщины или мужчины.
До обращения к врачу Вы должны использовать барьерные методы контрацепции (презерватив), который является не только методом защиты от нежелательной беременности, но и предохраняет от большинства инфекций, передающихся половым путем.
Право на планирование семьи, или на свободное и ответственное родительство, является международно признанным правом каждого человека. Вопросы о том, когда и сколько иметь детей, как избежать нежелательной беременности, рано или поздно встают перед каждым человеком, каждой семьёй.
Планирование семьи нужно для рождения желанных и здоровых детей (планирование беременности) и для сохранения здоровья женщины.
Роль мужского фактора в программе ВРТ
Согласно статистике, более 50% случаев бесплодия, на сегодняшний день, связаны с мужским фактором. Основными причинами вызывающими мужское бесплодие являются урогенитальные инфекции, генетические нарушения, крипторхизм, варикоцеле, гормональные и эякуляторные изменения, аномалии развития половых органов, общие и системные заболевания, иммунологические факторы и др.
Вопреки бытующему мнению, о второстепенной роли мужчины в программе ВРТ, необходимо иметь правильное понимание о значении качества спермы, от которой, зачастую, зависит конечный результат всей программы: получение эмбриона, с последующим развитием беременности, заканчивающейся рождением здорового младенца. При этом следует учитывать, что анализ спермограммы (эякулята) далеко не отвечает на все вопросы.
В целом, сперматогенез, т.е. полный цикл, от выработки "заготовки" до полноценной половой клетки в организме мужчины, занимает в среднем 74-75 дней. Поэтому все неблагоприятные факторы, с которыми сталкивается организм мужчины, прямо или косвенно отражаются на качестве сперматозоидов. В порции мужской спермы половые клетки занимают не более 5-7% от объема, остальное – семенная плазма, продукт работы половых желез: простаты, семенных пузырьков, парауретральных желез и яичек с придатками.
К сожалению, полноценное лабораторное исследование семенной плазмы на сегодняшний день практически невозможно, поэтому особое значение при подготовке к ЭКО уделяется качественному УЗИ обследованию предстательной железы, семенных пузырьков, яичек и др. органов участвующих в производстве семенной плазмы.
Отдельная проблема сегодняшнего дня - ДНК-фрагментация сперматозоидов (разрыв молекулы ДНК на фрагменты). Оплодотворение яйцеклетки ДНК - фрагментированным сперматозоидом может изначально запрограммировать полученный эмбрион на "неразвитие" (замершую беременность). Чаще всего этому могут способствовать различные скрытые или вяло протекающие воспаления мочеполовой системы у мужчин: варикоцеле, простатиты, везикулиты, кисты придатков и т.д.
В этом смысле определенное значение приобретают и новые реалии нашей жизни – COVID-19. Не смотря на то, что на сегодняшний день, пока нет полной достоверной информации о прямом влиянии вируса на процесс сперматогенеза и возможности передачи его эмбриону, воздействие на иммунную систему организма человека может сказаться и на результатах программы ЭКО.
Таким образом, полное обследование, своевременная корректировка репродуктивного здоровья мужчины участвующего в программе ВРТ, исключение негативных внешних факторов (алкоголь, курение, и др. хр. интоксикаций) должны создать максимально благоприятные условия для получения результата в процедуре ЭКО.
БЕСПЛОДИЕ - НЕ ПРИГОВОР
В РОССИИ С 2013 ГОДА РАБОТАЕТ ПРОГРАММА ЛЕЧЕНИЯ БЕСПЛОДИЯ МЕТОДОМ ЭКО (ЭКСТРАКОРПОРАЛЬНОГО ОПЛОДОТВОРЕНИЯ)
ДЛЯ КОГО ЭТА ПРОГРАММА?
- ДЛЯ СУПРУЖЕСКИХ ПАР
- ДЛЯ ПАР, ПРОЖИВАЮЩИХ СОВМЕСТНО
- ДЛЯ ОДИНОКИХ ЖЕНЩИН
КОГДА НЕОБХОДИМО ОБРАТИТЬСЯ К ВРАЧУ?
БЕРЕМЕННОСТЬ НЕ НАСТУПАЕТ ПРИ РЕГУЛЯРНОЙ ПОЛОВОЙ ЖИЗНИ И ОТСУТСТВИИ КОНТРАЦЕПЦИИ В ТЕЧЕНИЕ ГОДА
У здоровой пары беременность наступит обязательно в течение года при условии регулярной половой жизни. Если беременность не наступает, паре необходимо незамедлительно обратиться к специалистам, занимающимся репродукцией.
По полису ОМС прием осуществляется в Центре ЭКО и репродукции БУЗ УР 1 РКБ МЗ УР. Паре будет рекомендовано пройти необходимое обследование. При выявлении причины бесплодия будет предложено лечение методом ЭКО также по полису ОМС.
СОВРЕМЕННЫЕ ПРОБЛЕМЫ БЕСПЛОДИЯ У МУЖЧИН
Супружеское бесплодие, и в частности, состояние мужской репродуктивной функции на сегодняшний день, одна из самых актуальных проблем во всем мире. Бесплодием принято считать отсутствие беременности в супружеской паре при регулярной половой жизни на протяжении не менее 12 месяцев. В структуре супружеского бесплодия, нарушения функций мужской репродуктивной системы занимают 45 -50 %. В последние годы отмечается постоянный рост проблем репродуктивной функции со стороны мужчин. По данным Всемирной организации здравоохранения на протяжении последних 10-15 лет отмечается ежегодное ухудшение качественных и количественных показателей выработки спермы у мужчин на 0,1%. В то же время, у российских мужчин за два последних десятилетия количество половых клеток уменьшилось на 20 - 25%, а в целом за полвека, выработка спермиев снизилась почти на 45%.
Отдельного разговора заслуживает тема нарушения эректильной (половой) функции. Не секрет, что в последние годы, эта проблема значительно помолодела. Эмоциональные расстройства, сниженная самооценка, частые периоды депрессивного настроения, повсеместная алкоголизация мужского населения, (особенно в сельской местности) – ведут к снижению половых контактов, развитию эректильных дисфункций и усугублению проблемы бесплодия.
Особую важность в решении подобных проблем приобретает точная и своевременная диагностика. К счастью, на сегодняшний день, в подавляющем большинстве случаев, при своевременном обращении к специалисту, современная медицина может оказать помощь в решении «мужских» проблем. Но нужно понимать, что только нормальный здоровый образ жизни может быть залогом реализации «мужского здоровья» в любом его качестве.
ПРЕГРАВИДАРНАЯ ПОДГОТОВКА
На течение беременности влияют множество факторов, в том числе и образ жизни.
Курение, алкоголь, наркотики, неупорядочные половые связи наносят непоправимый вред на здоровье как женщины, так и ребенка.
Решение о пополнении семьи – важный и ответственный шаг в жизни каждой пары. Ответственные родители начинают планировать беременность еще задолго до ее наступления.
Подготовка к беременности необходима не только для того, чтобы родить здорового, крепкого малыша, но и для того, чтобы самим маме и папе стать морально и физически готовыми к будущим изменениям в их семейном укладе.
Планирование беременности позволяет исключить неблагоприятные для будущего ребенка факторы еще до наступления зачатия. Осознанная подготовка к зачатию обоих родителей существенно увеличивает шансы родить здорового ребенка, снижает риск возникновения осложнений в течение всего срока вынашивания малыша, а также во время родового процесса.
Начинать подготовку к зачатию следует как минимум за 3-6 месяцев до предполагаемой беременности. Именно столько времени понадобится для того, чтобы адаптировать образ жизни супругов к предстоящим изменениям, улучшить их состояние здоровья, пройти обследование и лечение при необходимости.
Решив родить ребенка, паре следует первым делом отправиться на прием к терапевту. Сообщите врачу о своем намерении. Доктор изучит ваш анамнез, по результатам которого даст рекомендации будущим родителям. Нужно измерить артериальное давление, ведь гипертония оказывает негативное влияние на протекание беременности, вызывая ее осложнения. Обязательно придется сдать определенные анализы. По результатам анализов и обследования терапевт даст паре дальнейшие указания по подготовке к беременности.
Следующий специалист - гинеколог. Если у женщины ранее имелись в анамнезе воспалительные гинекологические заболевания, половые инфекции или проводился аборт, необходимо будет обследоваться на инфекции, передаваемые половым путем. Будущим мамам, у которых имеются хронические заболевания, необходимо посетить профильных специалистов.
Уважаемые пациенты!
Утвержден порядок использования вспомогательных репродуктивных технологий, противопоказания и ограничения к их применению. Экстракорпоральное оплодотворение (ЭКО) показано, если лечение бесплодия другими методами неэффективно. Приказом №803н от 30.07.2020г. утвержден порядок организации медицинской помощи по лечению бесплодия с использованием вспомогательных репродуктивных технологий. Этот вид медицинской помощи оказывается в рамках первичной специализированной медико-санитарной и специализированной, в том числе высокотехнологичной медицинской помощи. ЭКО могут проводить Центры вспомогательных репродуктивных технологий, либо медицинские учреждения в структуре которых есть лаборатория вспомогательных репродуктивных технологий (ВРТ). В документе четко прописаны все этапы с указанием сроков и необходимых анализов, начиная с обращения женщины в женскую консультацию и заканчивая направлением в медицинский центр для выполнения ЭКО. Средства на проведение ЭКО выделяются из федерального бюджета и в рамках обязательного медицинского страхования (ОМС). В случае направления пациента на ЭКО в рамках ОМС, пациенту предоставляют право выбора медицинских учреждений в соответствии с перечнем медицинских организаций, участвующих в реализации программы государственных гарантий.
С момента открытия Центра ЭКО и Р (по данным на 01 января 2022г.):
всего беременностей - 926, из них с помощью МЕТОДОВ ВРТ (ЭКО, ИКСИ, ИИ) - 656, ЭКО по полису ОМС: 480 беременностей, 363 родов, 467 детей.
Коллектив Центра ЭКО и Репродукции желает Вам здоровья!
Консультативно-диагностический центр является структурным подразделением Перинатального центра БУЗ УР "Первая РКБ МЗ УР".
В центре ведут прием опытные и высококвалифицированные специалисты. Лечению и выявлению на самых ранних стадиях заболеваний способствует современное диагностическое оборудование и бесценный опыт врачебной практики. В центре оказывается медицинская помощь женщинам в период беременности, послеродового периода, а также при гинекологических заболеваниях в рамках специализированной медицинской помощи. Единая комплексная система - диагностика, профилактика и лечение заболеваний позволяет пациентам наблюдаться и решать проблемы связанные со здоровьем, в пределах одной клиники.
Мы стараемся сделать посещение центра максимально удобным и простым для пациента.
В наш медицинский центр приходят люди с самыми разными проблемами и каждому врачи оказывают внимательный прием, используя при этом классические методы обследования и лечения пациентов. Главная цель сотрудников центра - вылечить пациента. Мы делаем все, чтобы человек, обратившийся к нам, чувствовал себя комфортно.
Консультативно-диагностический центр располагается: г. Ижевск, Воткинское шоссе д.57, Перинатальный центр, 1 этаж, центральный вход.
КДЦ работает по 5-ти дневной рабочей неделе
Часы работы: с 8-00 до 16-18
Прием врачей:
- с 8-00 до 15-06 (будние дни, кроме среды)
- среда с 8-00 до 16-12
- суббота и воскресенье — выходной
Прием пациентов осуществляется как по полису ОМС, так и на альтернативной основе (личные или иные средства после заключения договора и оплаты) по предварительной записи.
По полису ОМС прием осуществляется по предварительной записи при наличии направления с места медицинского обслуживания (женская консультация, ЦРБ). При себе необходимо иметь: полис ОМС, паспорт, СНИЛС, а также по возможности - имеющиеся заключения и результаты исследований.
Телефоны для записи:
Тел.: 8(3412) 465-872
Тел.: 8(3412) 693-543
Одно из преимуществ нашего Центра - это состав нашего медицинского коллектива:
|
Кабакова Наталья Эдуардовна заведующая Консультативно-диагностического центра, врач акушер-гинеколог высшей квалификационной категории |
Петрова Ольга Александровна врач акушер-гинеколог высшей квалификационной категории |
|
Ларина Екатерина Григорьевна врач акушер-гинеколог первой квалификационной категории
|
Рогожина Светлана Сергеевна врач акушер-гинеколог |
|
Голенищева Татьяна Владимировна Врач акушер-гинеколог |
Киршина Людмила Михайловна врач акушер-гинеколог |
|
Воробьева Анастасия Сергеевна Врач акушер-гинеколог
|
|
Консультативно-диагностический центр осуществляет следующие услуги
• Диагностика инфекций, передающихся половым путем;
• Решение проблем планирования семьи;
• Диагностика и высокоэффективное лечение воспалительных заболеваний женской мочеполовой сферы (сальпингоофориты, эндометриты, цервициты) с применением современных методик;
• Обследование гормонального фона с последующей коррекцией и лечением нарушений менструального цикла;
• Диагностика и лечение климактерических расстройств у женщин;
• Ведение беременности у женщин с экстрагенитальной патологией;
• Подбор индивидуальных плановых и экстренных средств контрацепции;
• Ультразвуковая диагностика мочеполовой сферы у женщин;
• Прерывание беременности, в том числе медикаментозное;
• Лечение невынашивания беременности;
• Лечение патологии шейки матки посредством радиоволновой терапии;
• Подготовка к лечению миомы матки методом ЭМБОЛИЗАЦИИ МАТОЧНЫХ АРТЕРИЙ.
В структуру Перинатального центра включаются следующие подразделения:
1) Акушерско-гинекологический блок:
- акушерское отделение паталогии беременности №1
- акушерское обсервационное отделение
- отделение родовое
- отделение анестезиологии - реанимации
- отделение ультразвуковой диагностики
- центр экстракорпорального оплодотворения и репродукции
- консультативно-диагностический центр
- гинекологическое отделение
2) Педиатрический блок:
- отделение акушерско-физиологическое для новорожденных;
- отделение реанимации и интенсивной терапии для новорожденных;
- отделение паталогии новорожденных и недоношенных.
3) Медико-генетическая консультация:
- консультативное отделение
- цитогенетическая лаборатория
- лаборатория селективного скрининга
- лаборатория массового скрининга
- лаборатория пренатальной диагностики
4) Информационно-аналитический отделение
5) Хозяйственное отделение
6) Центральное стерилизационное отделение
7) Отдел лекарственного обеспечения Перинатального центра